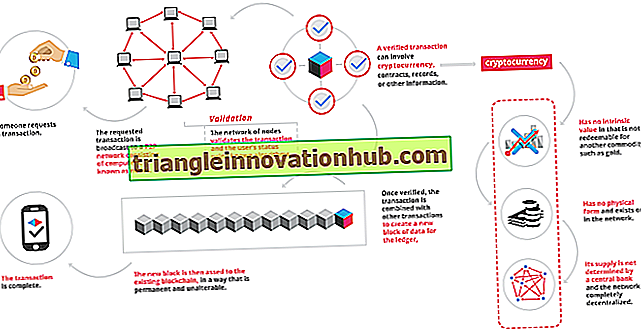
Implikasjoner for prognose og behandling av reumatologiske sykdommer
Hematologiske manifestasjoner av reumatologiske sykdommer, implikasjoner for prognose og styring av Rajat Kumar!
Introduksjon:
I en rekke reumatologiske sykdomstilstander forekommer det endringer i blod, og noen ganger kan disse være hovedårsaken til morbiditet. I de fleste tilfeller har hematologiske endringer diagnostiske og prognostiske implikasjoner. En oversikt er nødvendig for å forstå disse endringene i riktig perspektiv. Evaluering av sykdomsaktivitet varierer i forskjellige sykdommer. Ved revmatoid artritt, øker ESR og C-reaktive proteiner. Av disse kan ESR forbli forhøyet under remisjon på grunn av vedvarende forhøyet immunoglobulin.
I motsetning til dette øker C-reaktivt protein ikke så lenge og korrelerer bedre med sykdomsaktivitet. I SLE-sykdom kan aktiviteten vurderes ved forhøyelse av ESR, økning i akuttfase-reaktanter, lave nivåer av serumkomplement, spesielt C3, og mer spesifikke immunologiske markører. Av de ikke-spesifikke indeksene er C-reaktivt protein forhøyet, men ikke i samme grad som i bakterielle infeksjoner. Dermed kan C-reaktive nivåer bidra til å skille mellom sykdomsaktivitet og infeksjon.
anemi:
I reumatologisk sykdom er den vanligste manifestasjonen anemi. Denne anemi har karakteristika ved anemi av kronisk sykdom. Vanligvis er anemi mild, asymptomatisk og korrelerer med alvorlighetsgraden av sykdommen. Anemiens patogenese antas å skyldes effektene av inflammatoriske mediatorer som interleukin 1 og tumor nekrosefaktor. Det er redusert jernabsorpsjon og nedsatt frigjøring fra benmargen. Serum jern og transferrin faller, mens serum ferritin har en tendens til å stige. Røde celleindeksene, MCV og MCH, har en tendens til å bli redusert og de røde blodcellene kan være mikrocytiske og hypokromiske.
Således kan anemi likne jernmangelanemi. Benmargen avslører hemosiderin med mindre ekte jernmangel er superaddert. Benmargcellulariteten viser ofte økning i plasmaceller og lymfoide aggregater. En redusert erytropoietinrespons er sett hos noen pasienter.
Ved revmatoid artritt kan ekte jernmangelanemi være tilstede i opptil 50 til 75 prosent av tilfellene som har kronisk aktiv sykdom. Jernmangel er vanligvis forårsaket av kronisk blodtap fra mage-tarmkanalen, hovedsakelig på grunn av gastrit forårsaket av ikke-steroide antiinflammatoriske stoffer (NSAIDs).
Dette blodtapet er vanligvis lite og ikke klinisk detekterbart. Men avføringstester for okkult blod er positive. Andre årsaker som magesår eller diettmangel kan sameksistere. Når hemoglobinnivåer er under 9, 5 g / dl, må man se på en annen årsak enn anemi av kronisk sykdom. Hvis anemi ikke står i forhold til den kliniske aktiviteten til sykdommen, er en annen årsak sannsynlig. Mangel på vitamin B-12 kan være assosiert med revmatoid artritt på grunn av assosiert skadelig anemi. Dette vil føre til en megaloblastisk anemi.
I systemisk lupus erythematosus (SLE) er anemi den vanligste hematologiske egenskapen, som er tilstede i opptil 50 prosent tilfeller. Årsaken er anemi av kronisk sykdom, på grunn av en lignende patogenese som ved revmatoid artritt. Det er vanligvis normocytisk og normokromisk. Autoimmun hemolytisk anemi er en av de store manifestasjonene av SLE og kan være en presentasjonsfunksjon. Om lag 15 prosent av SLE-tilfeller vil utvikle hemolytisk anemi noen ganger eller den andre med funksjoner av retikulocytose, positiv Coombs-test, hyperbihrubinemi og splenomegali.
En positiv Coombs test uten tegn på hemolyse kan være tilstede i ytterligere 15 prosent tilfeller. Behandlingsmuligheter for hemolytisk anemi er med kortikosteroider, immunsuppressive midler eller splenektomi. I alvorlige tilfeller kan plasmaferes eller intravenøs immunoglobulin være nyttig. Ved revmatoid artritt er hemolytisk anemi mye mindre vanlig enn i SLE. Patogenesen er lik.
Ren rødcelle aplasi er en uvanlig komplikasjon eller manifestasjon av en reumatisk sykdom, og har blitt beskrevet i revmatoid artritt og SLE. Årsaken er autoimmun undertrykkelse av erytroide forløpere, enten på grunn av sykdommen eller sekundær til legemidlene som er gitt for å behandle sykdommen. Anemi er preget av retikulocytopeni og beinmerg avslører mangel på erytroide forstadier med normal benmargcellularitet. Behandling er med immunsuppressive stoffer.
Leukocytabnormaliteter:
Leukopeni er sett i de fleste reumatologiske sykdommer. I SLE ses et leukocyttall på mindre enn 4500 / cu mm vanligvis på grunn av immunkomplekser, komplementmidlet aggregering eller hypersplenisme. Leukopeni i SLE skyldes hovedsakelig lymfopeni, men krever ingen behandling. Ved revmatoid artritt kan neutropeni ses som en del av Feltys syndrom. Dette syndromet er preget av tilstedeværelse av splenomegali, nøytropeni og av og til kan det forekomme anemi og trombocytopeni.
Det er generelt sett i kronisk revmatoid artritt med forhøyet reumatoid faktor og systemisk sykdom. Vanligvis er nøytrofiltallet mindre enn 1500 / cu mm og mer enn 500 / cu mm. Infeksjoner er vanligere hos disse pasientene på grunn av mangelfull nøytrofilfunksjon og lave neutrofile tall.
I systemisk sklerose kan leukopeni ses. Mer vanlig i revmatoid artritt, er leukocytose sett. Leukocytose kan også ses ved oppblussing av aktivitet av revmatoid artritt, eller på grunn av super-tilført bakteriell infeksjon.
I SLE er leukocytose sjeldne med mindre det er infeksjon. Kortikosteroidbehandling kan også gi opphav til leukocytose. Eosinofili kan forekomme ved revmatoid artritt og korrelerer ofte med forekomst av vaskulitt, subkutane knuter og pleurorikarditt.
Blodplateavvik:
Trombocytopeni kan forekomme i mange bindevev (reumatologiske) lidelser. I SLE, forekommer trombocytopeni, som er mild og asymptomatisk, i 25 til 50 prosent tilfeller på et eller annet tidspunkt. I omtrent 5 prosent tilfeller faller blodplateantallet til under 50.000 / cu mm og blødnings manifestasjoner kan 9ccur i form av purpura og slimhinneblødning.
Benmarg viser normale eller økte megakaryocytter, noe som tyder på en immunforsvaret ødeleggelse av blodplater. Til tider kan den eneste manifestasjonen av SLE være trombocytopeni, som ligner idipopatisk autoimmun trombocytopenisk purpura.
Dette kan forut for utviklingen av SLE i måneder eller til og med år. Hvis en positiv antinuclear antistofftest er sett i en slik pasient, må SLE utelukkes. Behandlingen av symptomatisk trombocytopeni er med kortkurs av kortikosteroider eller intravenøs immunoglobulin, og i resistente tilfeller med splenektomi og / eller cytotoksiske legemidler.
I noen tilfeller utvikler autoimmun hemolytisk anemi samtidig med ITP, noe som fører til et syndrom kalt Evan's syndrom. De fleste av disse sakene har underliggende SLE. Immunmediert trombocytopeni er også sett til tider i forbindelse med blandet binde sykdom, dermatomyositis og systemisk sklerose. Ved revmatoid artritt er trombocytose vanlig. Trombocyttallene korrelerer med sykdomsaktiviteten. Hos pasienter med ekstra artikulære manifestasjoner har ekstrem trombocytose blitt sett spesielt ved lungebetennelse og vaskulitt.
Lupus antikoagulant og fosfolipid syndrom:
Hos enkelte pasienter av SLE er det en abnormitet i fosfohpidavhengig koagulasjonsreaksjon som forhindrer omdannelse av protrombin til trombin. Denne inhibitoriske aktiviteten har vært kjent som "lupus antikoagulant", er et immunoglobulin som virker mot anioniske fosfolipider. Lupus antikoagulanten ble først notert hos en pasient av SLE hvor tilsetningen av pasientens plasma til normalt blod forlenget hele blodproppstiden, men ikke trombintiden. Det er nå kjent at lupus antikoagulant er en familie av anti-fosfolipid antistoffer.
Disse pasientene har ikke økt risiko for blødning, med mindre de har en annen hematologisk abnormitet. Tilstedeværelse av disse antistoffene er forbundet med arteriell og / eller venøs trombose, tilbakevendende fostertap og trombocytopeni. Disse fire funksjonene er manifestasjoner av det som kalles anti-fosfolipid syndromet.
Den eksakte patogenesen er ikke kjent. Det er postulert at lupus-antikoagulanten reagerer med blodplatefosfolipidene og derved øker adhesiviteten og behageligheten. Tilstedeværelsen av dette antistoffet i svangerskapet er forbundet med høy forekomst av gjentatte aborter og intrauterin dødsfall. Placental infarksjoner antas å være ansvarlige.
I en asymptomatisk pasient med tilstedeværelse av lupus antikoagulant, er ingen behandling berettiget. De som har venøs eller arteriell trombose, krever behandling. Dette kan i utgangspunktet gjøres med heparin, og senere er det nødvendig med orale antikoagulantia eller antiplatelet medikamenter så lenge antistoffet vedvarer. I graviditet med historien om fosterskader, har aspirin, heparin og muligens kortikosteroider blitt brukt med forbedret utfall.
Narkotikaindukserte endringer:
Pasienter med binde sykdommer mottar ofte en rekke medikamenter, noe som kan føre til hematologiske forandringer. Aspirin og andre NSAIDS er kjent for å svekke trombocytfunksjonene. Disse pasientene kan utvikle klinisk blødning på grunn av trombocytfunksjonsfeil som er sekundær for NSAID-inntak. De samme stoffene forårsaker også magesår.
Brutto gastrointestinal blødning kan oppstå, mens subklinisk blødning fører til jernmangel anemi over en lengre periode. Benmargsundertrykkelse kan oppstå ved bruk av medisiner som metotrexat eller azatioprin. Idiosynkratiske reaksjoner som fører til aplastisk anemi eller single lineage cytopeni kan oppstå etter rusmidler som D-penicillamin, gull, sulfasalazin og noen NSAID.
Konklusjon:
Kunnskap om de hematologiske avvikene som ses i ulike binde sykdommer er viktig. Typiske endringer tyder på sykdomsaktivitet, mens mindre hyppige endringer skal føre til et søk etter annen årsak enn sykdommen. Siden mange endringer i blodbildet kan være mutifaktorielt, er det en god praksis å utelukke de enkle behandlingsfeilene som næringsdefekt, blodtap eller super-infeksjon.